Nutrición enteral y parenteral
-
Nutrición enteral y parenteral
La nutrición enteral y la parenteral constituyen un medio terapéutico vital para los pacientes que no pueden nutrirse adecuadamente por vía oral y que corren, por tanto, riesgo de desnutrición y de sus efectos, entre los que se incluyen la predisposición a las infecciones, la debilidad y la inmovilidad, que a su vez predisponen a la neumonía por aspiración, la embolia pulmonar y las úlceras por decúbito, todas las cuales retrasan la recuperación de la enfermedad y aumentan la mortalidad.
El término enteral alude a la alimentación a través del intestino y, por tanto, comprende la alimentación normal, pero en este contexto se refiere a la administración de preparados a través de una sonda situada en la parte superior del aparato digestivo. Parenteral hace referencia a la administración de soluciones de elementos nutritivos directamente en el torrente sanguíneo. Aunque estos dos criterios del tratamiento nutritivo son distintos, sus objetivos son, en general, los mismos.
Siempre que sea factible, la vía preferible será la nutrición enteral (enteral, EN), porque mantiene las funciones digestiva, absortiva y de barrera nutrition inmunitaria del aparato digestivo. Gracias a diversos adelantos, la alimentación por sonda es hoy más sencilla y tolerable para los pacientes. Las sondas plegables de pequeño calibre han sustituido, de forma generalizada, a las sondas de goma de gran calibre, y en la actualidad se cuenta con sondas de doble luz con un brazo gástrico de aspiración y un brazo yeyunal de alimentación para los casos de riesgo de retención del contenido gástrico y de su aspiración pulmonar.
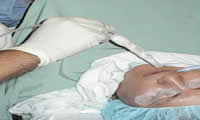
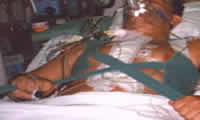
Las sondas de nutrición enteral pueden colocarse en el estómago o el yeyuno entrando por la nariz o, para su uso a largo plazo, directamente a través de la pared abdominal, por medio de técnicas endoscópicas, radiológicas o quirúrgicas. Una vez creado el conducto enterocutáneo, en lugar de la sonda que sobresale puede utilizarse un portal en botón para la penetración.
La alimentación completa por vía intravenosa con calorías, aminoácidos, minerales y vitaminas suficientes como para permitir la cicatrización de las heridas, la recuperación de la composición corporal normal de un paciente caquéctico o el crecimiento en los niños llegó a ser posible gracias al desarrollo de los catéteres centrales de alto flujo. En la actualidad se cuenta con la nutrición parenteral (parental nutrition, PN) en todos los hospitales y, para determinados pacientes, en su domicilio.
El proceso de decisión para emplear nutrición enteral o parenteral
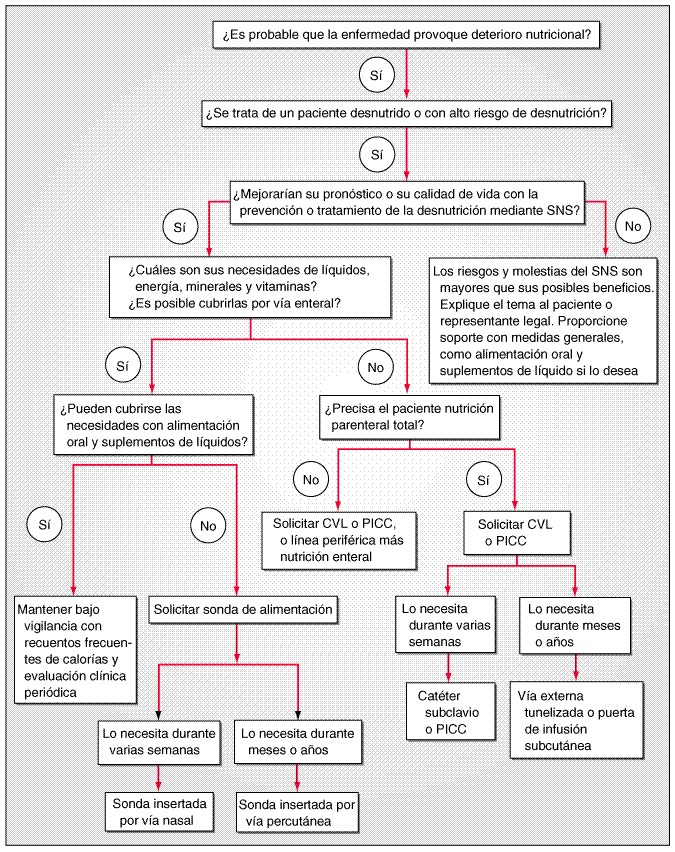
La decisión de emplear el apoyo nutricional especializado de la nutrición (specialized nutrition support, SNS) debe basarse en que existan posibilidades de que la calidad de vida del paciente o la capacidad de recuperación de una enfermedad grave mejore si se evita o corri-ge la malnutrición. Entre 15 y 20% de los pacientes hospitalizados presentan signos de desnutrición. Algunos mejorarán con un apoyo nutricional especializado, aunque para los demás la consunción sea parte inevitable de una enfermedad terminal. La figura 63-1 muestra el algoritmo de los pasos a seguir para decidir si debe aportarse un apoyo nutricional especializado y, en caso de que así sea, de qué manera.
Algoritmo para la decisión de emprender apoyo nutricional especializado (specialized nutrition support, SNS) y el método para administrarlo. PICC, catéter central de inserción periférica (peripherally inserted central catheter); CVL, vía venosa central (central venous line).
El primer paso exige considerar las repercusiones nutricionales del proceso: ¿Tienden la enfermedad o su tratamiento a empeorar el apetito o la ingestión y absorción de alimentos durante un período prolongado? El segundo paso consiste en establecer si el paciente está ya lo bastante desnutrido como para que la masa magra corporal haya disminuido y estén afectadas funciones esenciales como la cicatrización y la respiración. Debe detectarse la presencia o ausencia de agresión metabólica, ya que las heridas o infecciones pueden desencadenar la secreción de factores hormonales y citocinas que reducen la eficacia de la reposición nutritiva.
Es probable que el adelgazamiento sin afección fisiológica carezca de consecuencias adversas. La afección fisiológica suele ser importante cuando se pierde más de 20% de las proteínas del organismo, y es más probable cuando el sistema de órganos considerado está afectado directamente por la enfermedad. Una vez detectada la desnutrición o el alto riesgo de ella, la cuestión debe ser si el apoyo nutricional especializado influirá positivamente en la respuesta a la enfermedad y mejorará la calidad de vida. Este aspecto conlleva consideraciones éticas y de riesgo-beneficio. Aunque el aporte de agua y alimentos es un elemento básico de la asistencia médica, el soporte nutritivo por vía intestinal o parenteral comporta riesgos y molestias y sólo debe aconsejarse cuando los posibles beneficios superen a los riesgos, y debe llevarse a cabo únicamente con el consentimiento del paciente. A semejanza de todas las medidas de apoyo vital, es difícil interrumpir estos procedimientos una vez comenzados.
Si las medidas preventivas o curativas de la malnutrición por medio de SNS son adecuadas, habrá que evaluar las necesidades nutricionales y escoger la vía de administración de nutrientes. Esta última depende más bien del grado de función intestinal, pero también, en cierta medida, de los recursos técnicos disponibles.
Riesgos y beneficios del apoyo nutricional especializado
Los riesgos dependen predominantemente de factores propios del enfermo, como su estado de alerta y su suficiencia para deglutir, la vía de administración y la experiencia del personal clínico supervisor. La estrategia más segura y menos onerosa consiste en no utilizar el apoyo nutricional especializado, en la medida de lo posible, lo cual se logra prestando atención minuciosa a la ingestión de alimentos, agregando un suplemento líquido oral y administrando fármacos estimulantes del apetito. El ingreso de nutrientes se vigila por medio de valoraciones calóricas frecuentes; esta estrategia más fisiológica es la más eficaz desde el punto de vista metabólico, porque el consumo normal desencadena la fase cefálica de la digestión. Los lactantes alimentados por sonda crecen mejor si se estimula esa fase haciendo que el pequeño succione un chupón.
La anorexia, la afección de la deglución o las enfermedades intestinales pueden disminuir la ingestión o la absorción de alimentos, en cuyo caso la nutrición intestinal será la siguiente opción. El intestino y sus órganos digestivos asociados obtienen 70% de los nutrientes que necesitan directamente de la luz intestinal. Además, la glutamina, los ácidos grasos de cadena corta y los nucleótidos podrían tener una importancia especial en la conservación de la integridad del intestino. La alimentación enteral también mantiene la función intestinal, estimulando el flujo sanguíneo esplácnico, la actividad neuronal, la liberación de anticuerpos IgA y la secreción de hormonas gastrointestinales como el factor de crecimiento epidérmico, que favorece la actividad trófica intestinal. Todos estos factores contribuyen a hacer del intestino una barrera inmunitaria contra los microorganismos intestinales. Por estos motivos, siempre que sea posible ha de administrarse parte de la nutrición por vía intestinal, incluso aunque se requiera nutrición parenteral para proporcionar la mayor parte del soporte. Tiempo atrás, se creía que el reposo intestinal logrado mediante la nutrición parenteral era la piedra angular del tratamiento de diversos procesos digestivos graves, pero hoy en día se acepta de forma general la importancia de mantener, siempre que se pueda, parte de la alimentación por vía intestinal y rara vez se aconseja el reposo intestinal estricto. La nutrición parenteral sola sigue siendo adecuada en la pancreatitis hemorrágica grave, la enterocolitis necrosante, el íleo prolongado y la obstrucción intestinal distal.
El apoyo nutricional especializado es costoso, ya que representa más de 1% del gasto sanitario total en dólares. Como consecuencia, los estudios de riesgo-beneficio exigen objetivos clínicos estrictos como las tasas de mortalidad, la incidencia de complicaciones importantes y la duración de las estancias hospitalarias. Ya no son aceptables objetivos de menor alcance, como la mejoría del balance nitrogenado, el aumento de los niveles de seroalbúmina y la mejoría de la hipersensibilidad. En el cuadro 63-1 se resumen los estudios clínicos que valoraron el uso del apoyo nutricional especializado en distintas enfermedades. Los datos se obtuvieron de estudios comparativos con asignación aleatoria y en muchos casos se combinaron con metaanálisis. La investigación destacó que el SNS es beneficioso más bien en trastornos que conllevan malnutrición proteinicocalórica profunda o cuando resulta imposible usar la vía oral por períodos mayores de nueve días, por ejemplo.
Un aspecto práctico por considerar es la experiencia en la colocación de sondas o catéteres, en particular en sujetos en estado crítico. La colocación de un catéter en vena central es una técnica muy practicada en forma directa, y la realiza con eficiencia el personal con preparación especial, para lo cual se vale del catéter que desde zonas periféricas penetra hasta llegar a una vena central. La colocación de una sonda nasogástrica es un método directo, pero muchos enfermos tienen deficiencia en su vaciamiento gástrico, y la alimentación intragástrica agrava el peligro de neumonitis por aspiración. Para lograr el acceso enteral al yeyuno suele necesitarse el uso de fluoroscopia en la unidad de endoscopia o de radiología. Si se requiere una laparotomía quirúrgica puede colocarse en ese momento una sonda yeyunal para alimentación. Los estudios han indicado que los tubos en cuestión deben ser colocados más allá del ligamento de Treitz, para evitar la broncoaspiración; una sonda intraduodenal no es más segura que una intragástrica.
Casi todos los métodos de SNS se hacen en hospitales, pero algunos pacientes necesitan de tal técnica por largo tiempo. Si cuentan con un entorno seguro y voluntad para aprender procedimientos de cuidado personal, el SNS puede darse en el hogar. La nutrición parenteral realizada en el hogar por lo regular se planea en ciclos nocturnos, para que el enfermo tenga mayor libertad en lapsos diurnos. La administración cíclica obliga a administrar los nutrientes durante 1 h, e interrumpir su uso un lapso similar, a fin de evitar cambios repentinos en la glucemia. En sujetos en fase terminal no es apropiado el SNS, aunque constituye una opción si el paciente y su familia solicitan que se utilice ese método y si puede preverse una buena calidad de la supervivencia durante varios meses.
Related posts:











December 22nd, 2010 at 3:06 pm
gracias por el aporte. estaba buscando info sobre los riesgos del apoyo nutricional asistido.
gracias me sirvio mucho