Electrocardiografía
-
Electrocardiografía
El electrocardiograma (ECG o EKG) es el registro gráfico de los potenciales eléctricos generados por el corazón. Las señales son detectadas con electrodos metálicos que se acoplan a las extremidades y a la pared torácica y luego se amplifican y registran con el electrocardiógrafo. Las derivaciones del ECG detectan, en realidad, las diferencias instantáneas de potencial entre estos electrodos.
 La utilidad clínica del ECG procede de su inmediata disponibilidad como técnica no invasora, económica y sumamente versátil. Además de la identificación de arritmias, trastornos de conducción e isquemia miocárdica, la electrocardiografía revela otros datos relacionados con las alteraciones metabólicas que ponen en peligro la vida del enfermo (p. ej., hiperpotasiemia) o aumentan la predisposición a la muerte cardíaca súbita (p. ej., síndromes de prolongación de QT). Con la introducción de la trombólisis coronaria, o angioplastia, en el tratamiento precoz del infarto agudo de miocardio (cap. 228), ha aumentado nuevamente el interés por la sensibilidad y la especificidad de los signos ECG de isquemia miocárdica.
La utilidad clínica del ECG procede de su inmediata disponibilidad como técnica no invasora, económica y sumamente versátil. Además de la identificación de arritmias, trastornos de conducción e isquemia miocárdica, la electrocardiografía revela otros datos relacionados con las alteraciones metabólicas que ponen en peligro la vida del enfermo (p. ej., hiperpotasiemia) o aumentan la predisposición a la muerte cardíaca súbita (p. ej., síndromes de prolongación de QT). Con la introducción de la trombólisis coronaria, o angioplastia, en el tratamiento precoz del infarto agudo de miocardio (cap. 228), ha aumentado nuevamente el interés por la sensibilidad y la especificidad de los signos ECG de isquemia miocárdica.Electrofisiología
La despolarización cardíaca es el paso que inicia la contracción. Las corrientes eléctricas que son conducidas por el corazón se producen por tres elementos diferentes: las células cardíacas con función de marcapasos, el tejido especializado de conducción y el propio miocardio. Sin embargo, el ECG sólo registra los potenciales de despolarización (estimulación) y repolarización (recuperación) generados por el miocardio auricular y ventricular.
El estímulo para la despolarización que inicia el latido cardíaco normal se origina en el nódulo sinoauricular (SA) (fig. 210-1) o sinusal, una agrupación de células marcapasos. Éstas descargan espontáneamente, es decir, poseen automatismo. La primera fase de la activación eléctrica del corazón consiste en la expansión de la onda de despolarización a través de las aurículas derecha e izquierda y continúa con la contracción auricular. A continuación, el impulso estimula los marcapasos y los tejidos de conducción especializados en el nódulo auriculoventricular (AV) y en el haz de His; la combinación de estas dos regiones conforma la unión AV. El haz de His se bifurca en dos ramas principales, derecha e izquierda, que transmiten rápidamente la onda de despolarización hacia el miocardio del ventrículo derecho e izquierdo a través de las fibras de Purkinje. La rama izquierda se divide, a su vez, en dos: un fascículo anterior y otro posterior. Los frentes de despolarización se extienden, por último, a través de la pared ventricular, desde el endocardio hacia el epicardio, lo que desencadena la contracción ventricular.
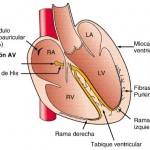 La primera fase de la activación eléctrica del corazón consiste en la expansión de la onda de despolarización a través de las aurículas derecha e izquierda y continúa con la contracción auricular. A continuación, el impulso estimula los marcapasos y los tejidos de conducción especializados en el nódulo auriculoventricular (AV) y en el haz de His; la combinación de estas dos regiones conforma la unión AV. El haz de His se bifurca en dos ramas principales, derecha e izquierda, que transmiten rápidamente la onda de despolarización hacia el miocardio del ventrículo derecho e izquierdo a través de las fibras de Purkinje. La rama izquierda se divide, a su vez, en dos: un fascículo anterior y otro posterior. Los frentes de despolarización se extienden, por último, a través de la pared ventricular, desde el endocardio hacia el epicardio, lo que desencadena la contracción ventricular.
La primera fase de la activación eléctrica del corazón consiste en la expansión de la onda de despolarización a través de las aurículas derecha e izquierda y continúa con la contracción auricular. A continuación, el impulso estimula los marcapasos y los tejidos de conducción especializados en el nódulo auriculoventricular (AV) y en el haz de His; la combinación de estas dos regiones conforma la unión AV. El haz de His se bifurca en dos ramas principales, derecha e izquierda, que transmiten rápidamente la onda de despolarización hacia el miocardio del ventrículo derecho e izquierdo a través de las fibras de Purkinje. La rama izquierda se divide, a su vez, en dos: un fascículo anterior y otro posterior. Los frentes de despolarización se extienden, por último, a través de la pared ventricular, desde el endocardio hacia el epicardio, lo que desencadena la contracción ventricular.Como las ondas de despolarización y repolarización cardíacas tienen una dirección y una magnitud determinadas, se pueden representar con vectores. Los vectocardiogramas que miden y muestran estos potenciales instantáneos ya no se usan en la práctica clínica. Sin embargo, los principios generales del análisis vectorial son esenciales para comprender la génesis de los ECG normales y patológicos. El análisis vectorial ilustra un concepto básico de la electrocardiografía: el ECG registra en la superficie cutánea la compleja suma espacial y temporal de los potenciales eléctricos de múltiples fibras del miocardio. Este principio explica las limitaciones inherentes a la sensibilidad (la actividad de ciertas regiones cardíacas puede quedar enmascarada o carecer de la magnitud suficiente para su registro) y especificidad del ECG (la misma suma vectorial puede ser consecuencia de un aumento o de una pérdida selectiva de fuerzas en direcciones opuestas).
Formas de las ondas e intervalos del ECG
Las ondas del ECG se designan con las letras del alfabeto, comenzando por la letra P, que representa la
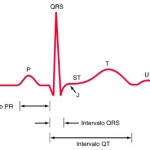 despolarización auricular (fig. 210-2). El complejo QRS representa la despolarización ventricular y el complejo ST-T-U (segmento ST, onda T y onda U), la repolarización ventricular. El punto J es la unión entre el extremo final del complejo QRS y el inicio del segmento ST. La repolarización auricular suele tener una amplitud muy reducida para poder ser detectada, pero se manifiesta en algunas circunstancias, como en la pericarditis aguda o en el infarto auricular.
despolarización auricular (fig. 210-2). El complejo QRS representa la despolarización ventricular y el complejo ST-T-U (segmento ST, onda T y onda U), la repolarización ventricular. El punto J es la unión entre el extremo final del complejo QRS y el inicio del segmento ST. La repolarización auricular suele tener una amplitud muy reducida para poder ser detectada, pero se manifiesta en algunas circunstancias, como en la pericarditis aguda o en el infarto auricular.La morfología de QRS-T en el ECG de superficie se corresponde, en general, con las diferentes fases de los potenciales de acción ventriculares registrados simultáneamente en fibras miocárdicas aisladas (registro intracelular) (véase la fig. 213-2). La pendiente de ascenso brusca (fase 0) del potencial de acción corresponde al comienzo de QRS. La meseta (fase 2) representa al segmento ST isoeléctrico y la repolarización activa (fase 3) ocurre con la inscripción de la onda T. Los factores que disminuyen la pendiente de la fase 0 al alterar la corriente de entrada de Na+ (p. ej., hiperpotasiemia o fármacos como quinidina o procainamida) tienden a prolongar la duración del complejo QRS. Los factores que prolongan la fase 2 (amiodarona, hipocalcemia) aumentan el intervalo QT. En cambio, el acortamiento de la repolarización ventricular (fase 2) por acción de la digital o la hipercalcemia, disminuye la duración del segmento ST.
El electrocardiograma suele registrarse en un papel milimétrico especial que se divide en cuadros de 1 mm2. Como la velocidad de registro del ECG sobre el papel suele ser de 25 mm/s, la división horizontal más pequeña (1mm) se corresponde con 0.04 s (40 ms), mientras que las líneas más gruesas equivalen a 0.20 s (200 ms). Verticalmente, la gráfica del ECG mide la amplitud de una determinada onda o deflexión (1 mV = 10 mm con la calibración normalizada; los criterios de voltaje que se aplican a la hipertrofia se indican en milímetros). Existen cuatro intervalos ECG básicos: R-R, PR, QRS y QT (fig. 210-2). La frecuencia cardíaca (latidos por minuto [lpm]) se calcula fácilmente midiendo el intervalo entre latidos (R-R) y dividiendo el número de las unidades de tiempo mayores (0.20 s) comprendidas entre las ondas R consecutivas entre 300, o bien el número de unidades pequeñas (0.04 s) entre 1 500. El intervalo PR (normal: 120 a 200 ms) indica el tiempo transcurrido entre la despolarización auricular y ventricular, que incluye el retraso fisiológico derivado de la estimulación de las células de la unión AV. El intervalo QRS (normal: 100 ms o menos) refleja la duración de la despolarización ventricular. El intervalo QT comprende tanto la despolarización como la repolarización ventricular, y varía de forma inversa a la frecuencia cardíaca. El intervalo QT ajustado a la frecuencia (“corregido”) (o QTc) se calcula con la fórmula QT/√R-R que mide normalmente 0.44 segundos.
El complejo QRS se subdivide en deflexiones u ondas concretas. Si la deflexión inicial en una determinada derivación es negativa, se denomina onda Q; si es positiva, se habla de una onda R. La deflexión negativa que sigue a la onda R se denomina onda S. Las ondas positivas o negativas posteriores reciben el nombre de R’ y S’, respectivamente. Las letras minúsculas (qrs) se utilizan para indicar que la amplitud de las ondas es reducida. Un complejo QRS totalmente negativo se denomina onda QS.
Derivaciones del ECG
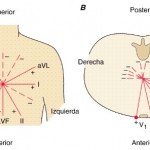 Las 12 derivaciones convencionales del ECG registran la diferencia de potencial entre los electrodos colocados en la superficie de la piel. Estas derivaciones se dividen en dos grupos: seis derivaciones de los miembros y seis precordiales o torácicas. Las derivaciones de los miembros registran los potenciales que se transmiten al plano frontal (fig. 210-3A), mientras que las precordiales recogen los potenciales del plano horizontal (fig. 210-3B). Las seis derivaciones de los miembros se subdividen, a su vez, en tres derivacionesbipolares (I, II y III) y otras tres unipolares (aVR, aVL y aVF). Cada derivación bipolar mide la diferencia de potencial entre los electrodos de dos miembros: derivación I = voltaje del miembro superior izquierdo-
Las 12 derivaciones convencionales del ECG registran la diferencia de potencial entre los electrodos colocados en la superficie de la piel. Estas derivaciones se dividen en dos grupos: seis derivaciones de los miembros y seis precordiales o torácicas. Las derivaciones de los miembros registran los potenciales que se transmiten al plano frontal (fig. 210-3A), mientras que las precordiales recogen los potenciales del plano horizontal (fig. 210-3B). Las seis derivaciones de los miembros se subdividen, a su vez, en tres derivacionesbipolares (I, II y III) y otras tres unipolares (aVR, aVL y aVF). Cada derivación bipolar mide la diferencia de potencial entre los electrodos de dos miembros: derivación I = voltaje del miembro superior izquierdo-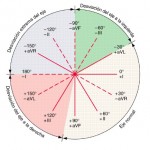 derecho, derivación II = miembro inferior izquierdo-miembro superior derecho y derivación III = miembro inferior izquierdo-miembro superior izquierdo. Las derivaciones unipolares miden el voltaje (V) en un determinado lugar con respecto a un electrodo (denominado electrodo central o indiferente) que tiene un potencial de aproximadamente cero. De ahí, aVR = miembro superior derecho (right arm), aVL = miembro superior izquierdo (left arm) y aVF = miembro inferior izquierdo (pie) (left foot). La letra minúscula a indica que estos potenciales unipolares están aumentados eléctricamente en un 50%. El electrodo del pie derecho actúa como tierra. La orientación espacial y la polaridad de las seis derivaciones del plano frontal se representan en el diagrama hexaxial.
derecho, derivación II = miembro inferior izquierdo-miembro superior derecho y derivación III = miembro inferior izquierdo-miembro superior izquierdo. Las derivaciones unipolares miden el voltaje (V) en un determinado lugar con respecto a un electrodo (denominado electrodo central o indiferente) que tiene un potencial de aproximadamente cero. De ahí, aVR = miembro superior derecho (right arm), aVL = miembro superior izquierdo (left arm) y aVF = miembro inferior izquierdo (pie) (left foot). La letra minúscula a indica que estos potenciales unipolares están aumentados eléctricamente en un 50%. El electrodo del pie derecho actúa como tierra. La orientación espacial y la polaridad de las seis derivaciones del plano frontal se representan en el diagrama hexaxial.Las derivaciones del plano frontal (de los miembros) se representan en un diagrama hexaxial. Cada derivación del ECG tiene una orientación espacial y una polaridad específicas. El polo positivo de cada eje de la derivación (línea continua) y el polo negativo (línea de trazos) se designan según su posición angular con relación al polo positivo de la derivación I (O°).
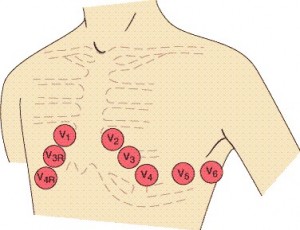
Las seis derivaciones precordiales unipolares recogen el registro de los electrodos que se colocan en los siguientes lugares: V1, cuarto espacio intercostal y paraesternal derecho; V2, cuarto espacio intercostal y paraesternal izquierdo; V3, entre V2 y V4; V4, línea medioclavicular, a la altura del quinto espacio intercostal izquierdo; V5, línea axilar anterior, al mismo nivel que V4; y V6, línea axilar media, al mismo nivel que V4 y V5.
Las derivaciones del plano horizontal (torácicas o precordiales) se obtienen colocando los electrodos en la posición indicada. n conjunto, los electrodos de los planos frontal y horizontal ofrecen una representación tridimensional de la actividad eléctrica del corazón. Cada derivación se puede comparar con un ángulo diferente de la cámara que “explora” los mismos fenómenos (despolarización y repolarización de las aurículas y ventrículos) desde distintas orientaciones espaciales. El ECG convencional de 12 derivaciones se puede completar con derivaciones adicionales en circunstancias especiales. Así, por ejemplo, las derivaciones precordiales derechas V3R, V4R, etcétera, resultan útiles para reconocer la isquemia aguda del ventrículo derecho. Las unidades telemétricas a la cabecera de la cama y los registros ambulatorios del ECG (Holter) suelen basarse en una o dos derivaciones modificadas. La electrocardiografía intracardíaca y las pruebas electrofisiológicas se comentan en los capítulos 213 y 214.
Las derivaciones del ECG se hallan configuradas de tal forma que las deflexiones positivas (hacia arriba) aparecen cuando la onda de despolarización se dirige hacia el polo positivo de dicha derivación, mientras que las negativas lo hacen cuando la onda se propaga hacia el polo negativo. Si la orientación media del vector de despolarización es perpendicular al eje de la derivación, se registra una deflexión bifásica (negativa y positiva).
Onda P
El vector normal de despolarización de la aurícula se orienta hacia abajo y a la izquierda de la persona, lo que indica que la despolarización se dirige desde el nódulo sinusal hacia la aurícula derecha y luego al miocardio de la aurícula izquierda. Como el vector apunta hacia el polo positivo de la derivación II y hacia el negativo de aVR, la onda P normal es positiva en la derivación II y negativa en aVR. En cambio, la activación de la aurícula desde un marcapasos ectópico situado en la porción inferior de una de las aurículas o en la unión AV produce ondas P retrógradas (negativas en II y positivas en aVR).
Complejo QRS
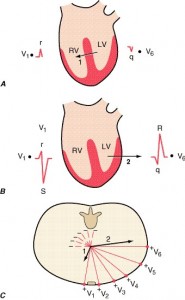
La despolarización normal del ventrículo equivale a una propagación rápida y continua de los frentes de activación. Este complejo proceso se divide en dos grandes fases secuenciales, cada una representada por un vector medio (fig. 210-6). La primera fase consiste en la despolarización del tabique interventricular desde la izquierda a la derecha (vector 1). La segunda obedece a la despolarización simultánea de la masa principal de los ventrículos derecho e izquierdo; normalmente está dominada por el ventrículo de mayor masa, por lo que el vector 2 se dirige a la izquierda y al plano posterior. Por eso, la derivación precordial derecha (V1) registra esta despolarización bifásica en forma de una pequeña deflexión positiva (onda r del tabique) seguida de una gran deflexión negativa (onda S). En cambio, la derivación precordial izquierda V6 registra la misma secuencia con una pequeña deflexión negativa (onda q del tabique) seguida de una deflexión positiva relativamente alta (onda R). Las derivaciones intermedias muestran un aumento relativo de la amplitud de la onda R (propagación normal de la onda R) y una disminución progresiva de la amplitud de la onda S a medida que se avanza en el tórax desde el lado derecho hacia el izquierdo. La derivación precordial en la que las ondas S y R tienen aproximadamente la misma amplitud se conoce como zona de transición (por lo regular V3 o V4).
La despolarización ventricular se divide en dos fases fundamentales, que se representan por el vector correspondiente. A. La primera fase (flecha 1) indica la despolarización del tabique ventricular, que comienza por la izquierda y se extiende hacia la derecha. Este proceso se representa por la pequeña onda r “del tabique” de la derivación V1 y la pequeña onda q del tabique de V6. B. La despolarización simultánea de los ventrículos izquierdo (left ventricle, LV) y derecho (right ventricle, RV) constituye la segunda fase. El segundo vector se orienta a la izquierda y hacia atrás, lo que refleja el predominio eléctrico del LV. C. Los vectores (flechas) que representan estas dos fases se ilustran en relación con las derivaciones precordiales.
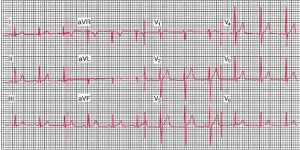
Electrocardiograma normal de una persona sana. Se aprecia un ritmo sinusal con frecuencia cardíaca de 75 latidos por minuto (lpm). El intervalo PR mide 0.16 s; el intervalo QRS (duración), 0.08 s; el intervalo QT, 0.36 s; el eje medio QRS es aproximadamente +70°. Las derivaciones precordiales muestran una propagación normal de la onda R con la zona de transición (onda R = onda S) en la derivación V3.
El patrón QRS de las derivaciones de los miembros varía considerablemente de una persona a otra, dependiendo del eje eléctrico de QRS, que describe la orientación media del vector QRS con respecto a las seis derivaciones del plano frontal. Normalmente, el eje QRS oscila entre -30 y +100° (fig. 210- 4). Si el eje es más negativo que -30° se habla de desviación a la izquierda, y si es más positivo que +100°, de desviación a la derecha. La desviación del eje a la izquierda puede representar una variación normal, pero suele esta relacionada con hipertrofia del ventrículo izquierdo, bloqueo del fascículo anterior de la rama izquierda (bloqueo o hemibloqueo fascicular anterior izquierdo) o infarto de miocardio de la cara inferior. La desviación del eje a la derecha también puede suponer una variación normal (sobre todo en los niños y adultos jóvenes) o un falso hallazgo debido a la colocación invertida de los electrodos de los miembros superiores. También se observa en estados de sobrecarga ventricular derecha (aguda o crónica), infarto de la pared lateral del ventrículo izquierdo, dextrocardia, neumotórax izquierdo o bloqueo fascicular posterior izquierdo.
Ondas T y U
Normalmente, el vector medio de la onda T se orienta de una forma más o menos parecida al vector QRS. Como la despolarización y la repolarización son procesos eléctricos opuestos, esta concordancia entre los vectores de las ondas QRS-T indica que la repolarización debe ocurrir en dirección inversa a la despolarización (es decir, desde el epicardio ventricular hacia el endocardio). La onda U normal es una pequeña deflexión redondeada ( 1 mm) que sigue a la onda T y muestra en general su misma polaridad. El aumento patológico de la amplitud de la onda U suele deberse a determinados fármacos (p. ej., quinidina, procainamida, disopiramida) o a hipopotasiemia. Las ondas U más prominentes se vinculan con mayor propensión a la taquicardia ventricular polimorfa o taquiarritmia helicoidal (torsades de pointes) (cap. 214). La inversión de la onda U en las derivaciones precordiales es patológica y constituye un signo sutil de isquemia.

















September 14th, 2010 at 2:07 pm
hola muy buena las explicaciones,pero quisiera saber si tienen el grafico de donde colocar los electrodos cuando es infarto agudo miocardio posterior ( iam)que va con v7,v8 y v9 gracias
December 9th, 2010 at 10:25 pm
Quisiera saber, cuales son las derivaciones con las que se registra la actividad eléctrica del corazón posterior?
December 9th, 2010 at 10:27 pm
cuales son las derivaciones con las que se registra la actividad del corazón posterior?
July 15th, 2011 at 8:07 pm
hola
me pueden recomendar que electrodos usar para un holter