El corazón insuficiente
-
El corazón insuficiente
Aunque es fácil definir la insuficiencia cardíaca (heart failure, HF) como un síndrome clínico caracterizado por signos físicos y síntomas bien conocidos, resulta mucho más complicado establecer una definición fisiológica o bioquímica precisa. No obstante, desde el punto de vista clínico, la insuficiencia cardíaca puede considerarse como la situación en la que una alteración anatómica o funcional del corazón lo incapacita para bombear la sangre con una velocidad adecuada a las necesidades del metabolismo tisular (hístico).
En la insuficiencia cardíaca puede haber alteraciones durante la sístole, durante la diástole o en ambas. En la llamada insuficiencia sistólica , la alteración de la contractilidad miocárdica debilita la contracción sistólica, que en última instancia produce una reducción del volumen sistólico y del gasto cardíaco, vaciamiento ventricular insuficiente, dilatación cardíaca y, con frecuencia, elevación de la presión diastólica ventricular. Los prototipos de insuficiencia cardíaca sistólica crónica y aguda, respectivamente, son la miocardiopatía dilatada idiopática y el choque cardiógeno que es consecuencia de infarto agudo del miocardio.
En la insuficiencia cardíaca diastólica la anormalidad principal es la disminución de la relajación y el llenado del ventrículo, que origina incremento de la presión diastólica ventricular con cualquier volumen diastólico particular (fig. 215-8). La ineficacia de la relajación puede ser funcional y transitoria, como ocurriría durante la isquemia, en la que disminuye la cantidad de ATP necesario para que la bomba de SR disminuya el calcio citoplásmico. La disminución crónica del llenado ventricular puede provenir de rigidez y engrosamiento del ventrículo, y de las diversas situaciones ilustradas en la figura 215-10. Entre los típicos cuadros en que surge insuficiencia cardíaca diastólica están la miocardiopatía restrictiva que es consecuencia de trastornos infiltrativos como amiloidosis o hemocromatosis y miocardiopatía hipertrófica . La hipertrofia concéntrica que surge con la hipertensión crónica también disminuye el llenado ventricular. En muchas personas con hipertrofia y dilatación cardíaca, coexiste insuficiencia cardíaca sistólica y diastólica; el ventrículo izquierdo se vacía y se llena anormalmente.
Mecanismos que originan la disfunción diastólica en las cardiopatías hipertrófica e isquémica. Los factores en cuestión, solos o en combinación, contribuyen a la mayor rigidez del ventrículo izquierdo, y disminución de la relajación del miocardio. Como consecuencia, aumentan las presiones diastólicas de dicho ventrículo y disminuyen su llenado. [Reimpreso con autorización de WH Gaasch, EC Schick: Heart failure withen MH] normal left ventricular ejection fraction: A manifestation of diastolic dysfunction, Crawford et al (eds). Cardiology. London, Mosby, 2001, pp 6.1-6.8.
Mecanismos de la insuficiencia cardíaca
Mecanismos de adaptación y de inadaptación
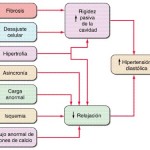
Diversos mecanismos auxilian al corazón para afrontar la mayor carga hemodinámica (como sería la sobrecarga de presión o volumétrica), o son útiles en la víscera que ha sufrido pérdida de miocardio o de la contractilidad. A breve plazo, muchas de estas respuestas son adaptativas (beneficiosas). Sin embargo, a largo plazo terminan por ser inadaptativas (dañinas)
Respuestas a corto y largo plazos de la disminución de la actividad cardíaca
1. El mecanismo de Frank-Starling opera por medio de incremento en la precarga (véase antes en este capítulo). Como se comentó, el incremento del volumen telediastólico del ventrículo se acompaña de estiramiento de las sarcómeras, lo que incrementa la interacción entre los filamentos de actina y miosina y su sensibilidad al calcio, y así se intensifica la contracción. Sin embargo, la dilatación ventricular se puede tornar un mecanismo de inadaptación cuando es excesivo, como se observa a veces en la insuficiencia valvular intensa, en que la dilatación intensifica la tensión parietal, por interacción de la ley de Laplace y con ello aminora el acortamiento.
2. La hipertrofia compensadora se observa en la sobrecarga hemodinámica y a su vez restaura a lo normal la mayor tensión parietal ventricular (fig. 216-1). Si la hipertrofia no basta para restaurar la carga parietal a niveles normales, el ventrículo se dilata y así aumenta todavía más dicha carga, lo cual desencadena un círculo vicioso. Asimismo, la hipertrofia ventricular intensa puede disminuir el llenado ventricular y ocasionar isquemia del miocardio.
3. En el remodelamiento ventricular se suceden cambios en el tamaño, masa y configuración del ventrículo, como consecuencia de modificaciones hemodinámicas después de sobrecarga mecánica, hipertensión, miocardiopatía e infarto del miocardio. El remodelamiento es desencadenado por la proliferación o crecimiento del miocito, fibrosis intersticial y apoptosis, por isquemia, péptidos vasoactivos y fibrosis. Es frecuente que el ventrículo remodelado cambie su forma a otra más esférica, lo que disminuye la eficacia de la expulsión.
4. La redistribución del gasto cardíaco subnormal en donde la piel, el músculo de fibra estriada y los riñones no reciben suficiente sangre, con el fin de conservar el flujo sanguíneo en casi todos los órganos vitales como encéfalo y corazón. Sin embargo, la vasoconstricción puede incrementar la poscarga y con ello disminuir todavía más el gasto cardíaco.
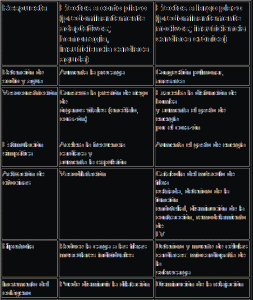
Factores que originan el remodelamiento progresivo del ventrículo izquierdo
La proliferación de los miocitos cardíacos es un signo primario y depende de diversos factores que la llevan a cabo, como neurohormonas y citocinas, así como el estiramiento mecánico. La fibrosis es estimulada por la activación del eje de renina-angiotensinaaldosterona y por activación de la endotelina y de TGF- . La regulación de la apoptosis es alterada a través de cambios en la expresión de los genes p53, Bcl-2 y Bax, quizá como consecuencia de incrementos en TNF- que estimulan el ligando Fas. Se intensifica la apoptosis celular programada y hay una disminución en el número de células. Se activan fuerzas contrarreguladoras que incluyen el péptido natriurético auricular (ANP) y el natriurético encefálico (BNP). El óxido nítrico, estimulado por la bradicinina y el ANP puede poseer propiedades contra la proliferación y frenar la proliferación incontrolable, en cierta medida; sin embargo, en el balance final se elongan los miocitos del corazón, lo cual contribuye al remodelamiento del ventrículo izquierdo. IGF, factor de crecimiento similar a insulina (insulin-like growth factor).
Reducción de la eficiencia cardíaca
Las formas habituales de insuficiencia cardíaca sistólica de bajo gasto, secundarias a ateroesclerosis coronaria, hipertensión, miocardiopatía y ciertas lesiones valvulares y congénitas, se caracterizan por reducción del trabajo extrínseco del corazón, aunque el consumo miocárdico de oxígeno permanece prácticamente normal. Por consiguiente, la eficiencia externa, es decir, el cociente entre el trabajo externo realizado y la energía consumida, suele disminuir.
Alteraciones en el metabolismo energético
Cuando surge insuficiencia cardíaca en presencia de isquemia aguda o crónica es posible atribuirla a un menor aporte de oxígeno con disminución resultante en la generación de ATP. La hipertrofia ventricular intensa y la dilatación de cualquier causa también pueden originar isquemia, en especial del subendocardio, lo que altera en ocasiones la contracción y llenado ventriculares. En algunas variantes de insuficiencia cardíaca sin isquemia, disminuyen los depósitos energéticos del miocardio en forma de fosfato de creatina, al igual que la actividad de la enzima creatincinasa necesaria para el transporte del fosfato rico en energía entre el fosfato de creatina y el difosfato de adenosina; esto sugiere que la reducción de las reservas energéticas del miocardio podría participar también en condiciones no isquémicas.
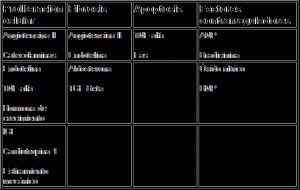
Alteraciones en las proteínas sarcoméricas
La sobrecarga hemodinámica, la estimulación neurohormonal, de citocinas, o ambos factores, y las mutaciones génicas en miocardiopatías familiares pueden reinducir la expresión de proteínas sarcoméricas fetales cuya contractilidad es menor. Se ha planteado que las alteraciones en cuestión en las proteínas comentadas originan insuficiencia cardíaca sistólica. La disminución de la actividad de la ATPasa de miosina, que puede ser causada por una alteración en la expresión de la troponina T, de la cinasa 2 de cadena ligera de miosina, o de ambos factores, puede también aminorar la interacción entre los miofilamentos de miosina y actina, y entorpecer el acortamiento muscular.
Muerte de la célula miocárdica
Cuando una porción del miocardio ventricular suficientemente grande se torna no funcional o muestra necrosis como se observa en forma transitoria durante la isquemia y permanentemente en el infarto en el miocardio, queda mermada la función ventricular total (rendimiento) en cualquier nivel del volumen telediastólico. La apoptosis de los miocitos, a semejanza de la reinducción de las proteínas sarcoméricas fetales, puede ser causada por sobrecarga hemodinámica, estimulación excesiva por neurohormonas, citocinas o ambas, y también por isquemia intensa. Como consecuencia de la muerte celular, sea cual sea el mecanismo que interviene, aumenta la carga que se impone a los miocitos supervivientes y se prepara el terreno para que se perpetúe un círculo vicioso de muerte celular repetitiva.
Anomalías del acoplamiento excitación-contracción
Existen pruebas convincentes a favor de que el aporte de Ca2+ a los lugares contráctiles disminuye en muchas formas de insuficiencia cardíaca, lo que altera la función cardíaca. Sin embargo, la base molecular de esta anomalía, es decir, de las estructuras subcelulares afectadas (sarcolema, túbulos T, retículo sarcoplásmico), todavía no se conoce. No obstante, se ha demostrado una reducción de la actividad del canal de liberación de Ca2+ (rianodina) en el SR y del RNA mensajero de las proteínas que regulan los movimientos del Ca2+. Estos últimos incluyen los canales de sodio y calcio sarcolémicos y la actividad de la bomba de captación de calcio de SR (SERCa-2a) que puede tener importancia decisiva en el desplazamiento de calcio entre el SR y el citoplasma. La menor expresión de los genes que codifican tales proteínas puede disminuir la contracción y relajación del miocardio y así contribuir a la génesis de insuficiencia cardíaca.
No hay articulos relacionados.





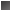






Comentarios